Что такое тимома? Тимома: что это такое, способы лечения и прогноз Стандартные способы лечения последствий удаления тимомы.
Все опухолевые образования имеют шанс быть полностью вылеченными или в большей степени получить помощь, если они обнаружены в начальной стадии развития. Поэтому, если появились симптомы, указывающие на возможность образования опухоли, необходимо вовремя пройти обследование.
Что такое тимома?
Название тимома объединяет все виды опухолей, которые могут образоваться в железе, расположенной между сердцем и грудиной.
Название этого органа – вилочковая железа. Она имеет небольшие размеры и участвует в формировании иммунной защиты организма.
Железа в своем строении имеет несколько видов ткани. И в каждой из них может зародиться опухолевое образование.
Из всех случаев поражения железы опухолью на детский возраст приходится 8%. Мужчины и женщины по статистике имеют примерно одинаковое число заболеваний тимомой. Патология чаще выбирает людей зрелого возраста.
Причины заболевания
Почему в зоне тимуса образуется опухоль медицине неизвестно. Замечено, что такое явление случается, если пациент:
- подвергался ионизирующему излучению,
- страдал вирусными инфекциями хронической формы.
Классификация
Тимомы имеют несколько классификаций по разным признакам. Тимомы по гистологическому строению могут быть доброкачественной или злокачественной природы.
Последний вид подразделяют на категории:
- первый тип – образование носит характер доброкачественной опухоли, хотя клетки имеют некоторую степень атипичности;
- второй тип объединяет случаи, когда опухоль склонна к прорастанию в другие ткани.
По тому, какие клетки участвуют в патологическом процессе, различают опухоли:
- лимфоидную тимому,
- эпителиоидную тимому:
- лимфоэпитеальную,
- эпидермоидную,
- гранулематозную,
- веретеноклеточную.
Патология в своем развитии проходит такие стадии:
- Начальная стадия болезни. Опухоль имеет капсулу. Развитие патологии происходит внутри этой структуры. Эта стадия характерна тем, что опухоль не прорастает в другие ткани, развивается в капсуле.Увеличение размеров образования чревато сдавливанием органов и искривлением грудной клетки.
- Клетки опухоли расширяют место локализации и обнаруживаются в жировой ткани.
- Дальнейшее прорастание патологии достигает плевральной зоны.
- Последняя стадия определяется, когда опухоль пустила свои ростки в органы, что расположены неподалеку от зоны поражения:
- кости,
- сердце,
- легкие.
Симптомы тимомы
Патология часто некоторое время не проявляет себя. По мере роста опухоли она начинает оказывать сдавливающее влияние на окружающие ткани.
В таком случае начинают обозначаться признаки болезни:
- сердцебиение,
- синеватый цвет лица,
- у детей может случиться искривление грудной клетки в связи с выпиранием образования;
- ощущение сдавливания в области груди,
- шейные вены набухают.
В случае, когда в результате увеличения опухоли в размерах происходит сдавливание пограничного симпатического ствола, будут заметны такие признаки:
- нарушение потоотделения,
- дермографизм,
- на стороне поражения появляются нарушения, связанные с глазом:
- глазное яблоко подвергается западению,
- расширение зрачка,
- опущение века,
- местная температура склонна к изменению.
Если опухоль распространила себя в нервные сплетения, то возможно появление болей небольшой силы, которые ощущаются на стороне поражения и могут отдавать в другие места:
- межлопаточную область,
- плечо.
Когда происходит ситуация сдавливания венозных стволов, то проявляется симптоматика компрессионного синдрома:
- цианоз верхней части туловища и лица,
- тяжесть в голове,
- дискомфорт от шума в голове,
- вены в области грудной клетки и шеи становятся набухшими,
- в груди ощущение боли,
- венозное давление повышается,
- лицо становится отечным.
Симптомы, которые говорят о том, что болезнь находится в поздней стадии:
- значительная потеря массы тела,
- слабое самочувствие,
- потливость,
- повышенная температура,
- нарушения, которые происходят вследствие выделения вредных веществ растущими опухолями:
- припухлость суставов,
- нарушения ритма сердца,
- отеки конечностей.
Диагностика опухоли
Для определения тимомы как основной способ используется рентгенологический:
- Рентгенография дает возможность определить наличие образования. Метод создает фотографическое отображение внутреннего строения тканей, которые попадают в поле рентгенологических лучей.
- Рентгеноскопия – метод более информативный. Интересуемая область, находящаяся под рентгенологическими лучами отображается на специальном экране. Можно точно определить локализацию образования и его параметры, связь с другими тканями.
- относится к наиболее современным способам исследования проблемы. При помощи метода получают очень точную и подробную информацию о патологии. Орган с опухолью рассматривается на послойных изображениях в нужных проекциях, компьютерная обработка данных обеспечивает качество информации.
Фото снимка томографии тимомы средостения

Для уточнения диагноза пациенту назначают проведение:
- :
- общего.
Лечение патологии
Оперативное вмешательство – основной способ лечения тимомы. Удаляется опухоль вместе с железой и прилегающей жировой клетчаткой, чтобы не было рецидива.
Процедура в зоне вилочковой железы выполняется трансстернальным доступом. Он предусматривает рассечение грудины.
В клиниках, где есть современная аппаратура – кибер нож, возможно делать удаление этим способом. Особенно в тех случаях, когда опухоль неоперабельная.
Радиохирургия не предусматривает физического внедрения в ткани. Уничтожает больные клетки и не травмирует здоровые клетки, соседствующие с патологией.
Осторожно! Современные хирургические технологии в лечении опухолей средостения (нажмите чтобы открыть)
[свернуть]
В случае злокачественного образования проводят:
Если пациент пожилого возраста, то операция вилочковой железы несет определенный риск. Поэтому таким пациентам стараются отказывать в операции и заменяют ее процедурой облучения.
Из лекарственных препаратов применяют:
- галантамин,
- прозерин.
Народные средства
Опухоли вилочковой железы не лечатся рецептами народной медицины. Можно сказать только, что укрепление иммунитета естественными способами даст возможность организму лучше выстраивать защиту от всяких патологических явлений.
- употребление фито чаёв,
- правильно подобранный рацион,
- отсутствие стрессов.
Прогноз
Неблагоприятная ситуация складывается, когда пациент обратился за помощью на стадии развития опухоли до неоперабельного варианта.
Состояние таких больных удается некоторое время поддерживать, но развитие болезни неизбежно в 90% случаях приводит к летальному исходу.
В случае доброкачественной разновидности тимомы после ее хирургического удаления полное исцеление по статистическим данным происходит у 90% больных.
После хирургического удаления тимомы злокачественной природы выживаемость на протяжении пяти лет сохраняют 80% пациентов.
Осторожно! Видео об удалении тимомы переднего средостения (нажмите чтобы открыть)
– это разновидность опухоли вилочковой железы, источником которой являются элементы клеток коркового и мозгового слоев.
Тимомы зачастую локализуются в передневерхнем средостении. Тимомы могут возникать у людей любого возраста, однако наиболее подверженными являются взрослые, нежели дети. Опухоли вилочковой железы, как правило, отмечаются у людей, больных миатенией в пожилом или зрелом возрасте.
Данные опухоли бывают двух категорий: лимфоидные и эпителиоидные тимомы. Многочисленные тимомы относятся к лимфоэпителиомам. В основном тимомы состоят из элементов жировой ткани и частиц тимуса, и называются липотимома, которая имеет бессимптомное течение.
Тимомы имеют небольшие размеры и покрыты капсулой, а также имеют доброкачественность. Но доброкачественная тимома имеет условное понятие, так как существуют случаи, когда отмечался инфильтративный рост, формирование метастаз и возникновение рецидивов после их удаления. Тимомы, имеющие доброкачественный характер, способны достигать больших размеров, не проявляя при этом симптомов. Но возникают признаки давления на органы средостения, к примеру, цианоз лица, одышка, сердцебиение, опухание вен. Тимомы у детей способны привести к деформированию грудной клетки – выбуханию грудины.
Злокачественность тимомы проявляется в двадцати-тридцати процентах случаев, которая отличается инфильтративным ростом, ранним и обширным метастазированием. Злокачественная тимома, как правило, формируется в близлежащих лимфатических узлах и редко в дальних органах.
При гистологической разновидности строения опухоли в ней можно увидеть очаги некроза и кровоизлияние с дальнейшим кистообразованием (фиброз).
Симптомы и признаки тимомы.
Около половины тимом не проявляют признаков, но могут проявлять симптомы сдавливания органов средостения. Тимому могут выявить при проведении профилактического рентгенологического исследования.
Длительность бессимптомного течения во многом зависит от размеров, локализации и характера опухоли, от скорости ее роста и взаимоотношении с образованиями и органами средостения.
Болевые ощущения отмечаются при доброкачественных и злокачественных тимомах. Боль, как правило, является умеренной, возникает в области поражения, может отдавать в межлопаточную область, плечо и шею. Боли часто возникают в левой стороне и походят на боли, проявляющиеся при стенокардии. Когда боль появляется в костях, можно заподозрить наличие метастазов. При прорастании и сдавливании тимомы пограничного симпатического ствола появляется синдром, характеризующийся в виде опущения верхнего века, нарушения потоотделения, расширенного зрачка, изменения температуры пораженной области тела и дермографизма.
При повреждении возвратного гортанного нерва возникает осиплость голоса, а при повреждении диафрагмального нерва – повышенное стояние диафрагмы. Причиной возникновения компрессионного синдрома может являться сдавливание больших венозных стволов. Проявление данного синдрома заключается в том, что происходит нарушение оттока венозной крови от верха туловища и головы.
У больного тимомой может отмечаться тяжесть и шум в голове, болевые ощущения в области груди, отечность и синюшность лица, набухание вен в области грудной клетки и шеи, а также одышка. Сдавливание трахеи и крупных бронхов может спровоцировать появление одышки и кашля. В случае сдавливания пищевода формируется дисфагия и происходит нарушение прохождения пищи.
На поздней стадии тимомы у больного отмечается слабость в теле, похудание, повышенная температура и потливость. Как правило, данные признаки беспокоят людей, страдающих злокачественной формой тимомы.
В случае артралгического синдрома у пациентов возникает припухлость и боль в суставах, отек мягких тканей на конечностях, нарушенный ритм сердца и высокая частота его сокращений.
Лечение тимомы.
Лечение тимомы осуществляется при помощи оперативного вмешательства, которое необходимо провести как можно раньше. Как правило, тимома распространяется и на ткани, что объясняет удаление вилочковой железы вместе с опухолью.
В случае обнаружения злокачественной опухоли, пациента необходимо поместить в специализированное онкологическое отделение, чтобы провести лучевую и химиотерапию.
Когда люди сталкиваются с тимомами, что это такое им полностью сможет объяснить только квалифицированный врач. Эти опухоли образуются из эпителиальных тканей вилочковой железы. Симптоматика данного заболевания может некоторое время не проявляться вообще, а может и наоборот выражаться общей интоксикацией или сильными болями, нарушением сердечного ритма.
Клинические проявления разнообразны. Часто тимомы встречаются с миастенией, и реже с другими эндокринными и аутоиммунными синдромами. Чтобы полностью разобраться с характером этого заболевания, стоит ознакомиться с причинами его возникновения, способами лечения и возможными осложнениями.
В онкологии тимома - опухоль орагноспецифического средостения, которая вырастает из клеток головного мозга и железы верхнего средостения известной под названием тимус (вилочковая железа). Тимус относится к органам переднего средостения, он вырабатывает гормоны внутренней секреции. Такие образования в грудной области имеют тенденцию к инфильтративному росту и метастазированию. Среди всех видов опухолевидных образований в медиастинальном пространстве, тимомы встречаются в 10-20% случаев.
Большая часть случаев характеризуется доброкачественным развитием опухоли. Для 30% пациентов с этой болезнью рост опухоли может быть инвазивным, с возможным прорастанием в область легких, перикарда и плевры. На рентгене при этом будут присутствовать тени, и однородная структура затемнения, а при прослушивании легких больных появляются шумы. Метастазирование выявляют только в 5% случаев тимомы. В группу повышенного риска попадают люди от 40 до 60 лет, причем болезнь чаще встречается у женской половины населения.
Причины заболевания
Несмотря на постоянные исследования, выявить точные причины новообразований вилочковой железы (тимом) пока не удалось, но есть предположения, что эти опухоли могут быть эмбрионального происхождения, или появляться из-за синтеза иммунного гомеостаза либо тимопоэтина. К факторам, способным спровоцировать рост новообразования относят:
- инфекционные болезни;
- травматизм средостения;
- радиоактивное облучение.
Статистические данные указывают на то, что тимомы встречаются нередко с наличием аутоиммунных синдромов, например миастенией, реже с агаммаглобулинемией арегенераторной.
Классификация
Тимома средостения в онкологии имеет 3 основные группы:
- Доброкачественные;
- Злокачественные тимомы 1-го типа;
- Злокачественные тимомы 2-го типа.
Доброкачественная - в 70% процентах случаев это опухоли тимуса, имеют вид узла с диаметром, не превышающим 5 см. Основываясь на гистогенезе, эта группа разделяется на медуллярную тимому (тип A), смешанную (AB) и кортикальную (B1).
- Тип A - медуллярная тимома вилочковой железы, которая встречается в 7% случаев доброкачественных новообразований тимуса. Опухоль почти всегда имеет капсулу. Исходя из строения, бывает солидной и веретеноклеточной-крупноклеточной. Для пациентов с этой опухолью прогноз относительно благоприятный - пятилетняя выживаемость наблюдается практически в 100% случаев.
- Тип AB - это кортико-медуллярная тимома, которая диагностируется в 34% больных. Она может иметь очаги меддулярной и кортикальной дифференцировки. Прогноз для пациентов в большинстве случаев благоприятный - пятилетняя выживаемость наблюдается в 90% случаев.
- Тим B1 - обычно, это кортикальные тимомы B1, наблюдаемые в 20% случаев. Характеризуются выраженной инфильтрацией в лимфатическую систему. В половине случаев комбинируются с миастеническим синдромом. Пятилетняя выживаемость до 90% пациентов.
Злокачественную тимому 1-го типа диагностируют в 25% случаев. Внешне опухолевые образования могут быть как одиночным, так и множественными узлами, не имеющими капсулы. Размеры новообразования достигают не более 5 см, но иногда встречаются исключения, когда наблюдаются внушительные размеры опухоли.
Тип B2 - кортикальная опухоль, наблюдаемая в 36% заболеваний тимом. Может быть темноклеточной, светлоклеточной, водянисто-клеточной и т.д. Чаще сочетается с миастенией. Прогноз для пациентов составляет 60% с 5-летней выживаемостью.
Тип B3 - эпителиальная тимома, диагностируемая у 14% больных. Характеризуется гормональной активностью. Только для 40% пациентов пятилетняя выживаемость.
Злокачественная тимома 2-го типа - это тимома типа C (рак тимуса). Наблюдается заболевание всего у 5% пациентов. Характеризуется инвазивным ростом со склонностью к метастазированию. Обычно метастазы поражают легкие, плевру, надпочечники, печень и кости.
Стадии
Исходя из степени инвазивности, тимомы имеют 4 стадии:
- I стадия - опухоль не прорастает во всю жировую клетчатку переднего средостения;
- II стадия - элементы опухоли 2 степени прорастают в медиальную клетчатку;
- III стадия - наблюдается инвазия крупных сосудов, а также перикарда, плевры и легких;
- IV стадия - образуется имплантационное, гематогенное или лимфогенное метастазирование.
Лечение таких опухолей зависит непосредственно от стадии развития, группы и типа новообразования. Чем раньше было проведено точное диагностирование, тем больше вероятность благоприятного прогноза для пациентов.
Симптомы
Развитие и клинические признаки тимомы полностью зависят от ее типа, размеров опухоли и ее гормональной активности. Чаще наблюдается латентное развитие новообразования, когда опухоль развивается бессимптомно и выявляется во время профилактических осмотров с проведением рентгенологического исследования грудной клетки.
При развитии инвазивных тимом, симптомы взрослых и детей ничем не отличаются. Часто образуется медиастинальный синдром, с характерными болями в тканях легких, диафрагме и грудной клетки. В случае поражения органов переднего средостения при значительном их сдавливании появляется дыхательная недостаточность, цианоз и стридором. В случае проявления компрессионного синдрома верхней полой вены у пациентов наблюдается одутловатость лица, верхняя половина туловища становится синюшного цвета, и набухают вены на шее. Также характеризуется нарушением потоотделения.
Если растущая опухоль вызывает сдавливание крупных нервных узлов, у больных можно наблюдать осиплость голоса и элевацию купола диафрагмы. Вследствие давления на пищевод пациентам трудно проглатывать пищу, возникает дисфагия. Исследование пищевода и рентгеноскопия дает представление о состоянии нервов.
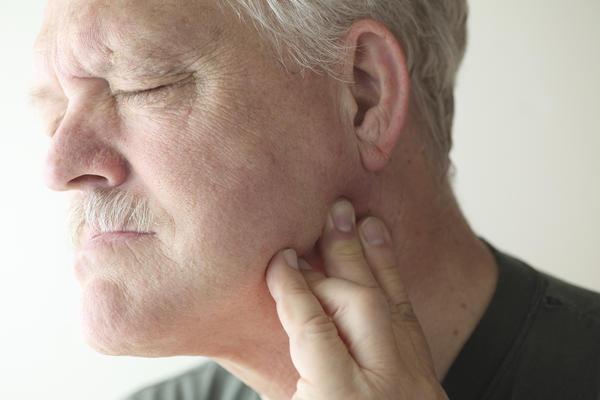
Проявления тимомы характеризуются повышенной утомляемостью, слабостью в мышечных тканях, нарушением голоса, першением в горле и двоением в глазах. В случае запущенной формы тимомы, у больных возникает симптоматика, которая характерна для злокачественной опухоли:
- анорексия;
- уменьшение общей массы тела;
- лихорадка.
Часто вместе с тимомой возникают разные гематологически и иммунодефицитные расстройства, например, апластическая анемия, гипогаммаглобулинемия или тромбоцитопеническая пурпура. Данные нарушения могут стать причиной смерти без лечения поэтому необходима срочная консультация врача при выявлении любых похожих признаков.
Диагностика
Для проведения точной диагностики тимомы, необходимо привлечение различных специалистов в узких направлениях:
- торакальные хирурги;
- рентгенологи;
- эндокринологи;
- неврологи;
- онкологи.
Во время осмотра пациента доктор может обнаружить:
- расширение вен в области грудной клетки;
- выбухание грудины;
- увеличение лимфоузлов в области шеи, а также надключичной и подключичной областях;
- признаки миастении и синдрома компрессии полой вены.
Также специалист во время физикального обследования может выявить увеличение границ средостения, хрипы и тахикардию, так как нередко патология дает осложнения на легкие и сердце.

Пациенту могут быть предложены несколько дополнительных методов обследования:
- рентгенография - на рентгеновских снимках тимома выглядит как объемное образование с неправильной формой, которое располагается посередине средостения;
- компьютерная томография (КТ) - позволяет получить больше информации о строении опухоли и поставить морфологический диагноз;
- биопсия - может быть назначена для визуального исследования области средостения;
- электромиография - необходима для подтверждения синдрома миастении.
В случае подозрений на компрессию полой вены, для подтверждения синдрома производят измерения центрального венозного давления. Лечение тимомы во многом зависит от ее типа, характера, размера новообразования, стадии роста и взаимоотношения с органами средостения.
Методы лечения
При диагностировании тимомы используется комплекс методик терапии, включая современные методы детоксикации. Главным способом терапии является хирургическая операция. Все манипуляции во время лечения проводятся исключительно в отделениях онкологии и торакальной хирургии. Хирургическое вмешательство является основным методом терапии тимомы. Так как только посредством тимэктомии можно обеспечить благоприятные отдаленные результаты.
Если выявлено доброкачественное новообразование тимомы, операция подразумевает удаление новообразования вместе с тимусом, жировой клетчаткой, лимфоузлами и другими образованиями средостения. Иссечение такого объема тканей объясняется большой вероятностью рецидива новообразования и миастении. Операция выполняется только из срединного стернотомического доступа.

Во время проведения операции при злокачественной тимоме может быть выполнена резекция легкого и других образований, расположенных в непосредственной близости с опухолью. Проведение лучевой терапии после операции назначается в случае II и III стадий опухоли тимомы, и во время лечения IV стадии этого заболевания.
Стадия развития заболевания не всегда позволяет провести оперативное лечение. В этом случае лечение начинают с неоадъювантной химиотерапии, только после этого проводят резекцию новообразования и лучевую терапию. Послеоперационный период может характеризоваться миастеническим кризом, в случае которого пациент нуждается в интенсивной терапии при помощи антихолинэстеразных лекарственных средств.
Прогноз и выживаемость
Если у пациента выявлена доброкачественная опухоль тимомы, прогноз выживаемости тимомы благоприятный, и составляет 90% случаев. После проведения операционного лечения пациенты выздоравливают.
Злокачественные тимомы поддаются только радикальному лечению, исключительно на ранних стадиях развития. В таком случае можно наблюдать 5-летнюю выживаемость у 80% пациентов с тиомами после их удаления.
Самый неблагоприятный прогноз для пациентов, у которых диагностированы неоперабельные формы опухоли. В таком случае 90% пациентов умирают от метастазирования.
Что такое Рак вилочковой железы (рак тимуса)
Рак вилочковой железы (рак тимуса) – группа редких (менее 5 % новообразований тимуса) агрессивных эпителиальных опухолей, которые характеризуются ранним локорегионарным и гематогенным метастазированием. Средний возраст пациентов 46 лет.Что провоцирует Рак вилочковой железы (рак тимуса)
Причины возникновения рака вилочковой железы до настоящего времени не изучены.
Патогенез (что происходит?) во время Рака вилочковой железы (рака тимуса)
В группу раков вилочковой железы входят опухоли из эпителиальных клеток, потерявшие признаки органоспецифичности. Почти все опухоли обладают быстрым ростом, инфильтрируют окружающие органы, дают имплантаты по перикарду и плевре, бурно метастазируют.
Выделяют следующие типы рака вилочковой железы:
1) плоскоклеточный рак; лимфоэпителиоподобный рак;
2) карциносаркома;
3) светлоклеточный рак;
4) мукоэпидермоидный рак;
5) папиллярная аденокарцинома вилочковой железы.
Симптомы Рака вилочковой железы (рака тимуса)
Симптомы рака вилочковой железы на ранних стадиях отсутствуют. При распространении опухоли на соседние органы могут отмечаться дыхательные расстройства, затруднение оттока крови из верхней полой вены и ее притоков (синюшность, отечность лица и верхних конечностей, повышение внутричерепного давления, головные боли), нарушение сердечного ритма. При метастатическом изменении костей возможен выраженный болевой синдром, В случае вторичного опухолевого поражения головного мозга развивается очаговая неврологическая симптоматика.
Злокачественная (атипичная) тимома 1-го типа составляет 20-25 % всех эпителиальных опухолей тимуса. Ее диаметр обычно не превышает 4-5 см, лишь изредка она может достигать больших размеров. Опухоль растет либо в виде одиночного узла, либо в виде множественных дольчатых узлов серо-розового цвета, часто без четкой капсулы, но с различными вторичными изменениями. Ее рост имеет инвазивный характер, не выходящий, однако, за пределы органа. Существует два гистологических варианта такой тимомы: кортикальная тимома и высокодифференцированная тимическая карцинома.
Кортикальная тимома
(син.: тимома с кортикально-клеточной дифференцировкой, тимома типа В2) может быть построена из темных клеток, светлых клеток или их всевозможных сочетаний:
- темноклетонная разновидность
(син.: мелкоклеточная, веретеноклеточная тимома) представлена хаотично расположенными пучками из мелких веретеновидных клеток с гиперхромным ядром и скудной, нередко плохо различимой ацидофильной цитоплазмой; характерно формирование перицитоподобных, железистоподобных и розеткоподобных структур со скоплениями лежащих вне клеток розовых, гомогенных масс; эту разновидность нужно дифференцировать от нейроэндокринных опухолей (апудом), мелкоклеточного рака и метастатического поражения;
- светлоклеточная разновидность
построена из пластов или пучков, сформированных полигональными клетками со светлой, нередко вакуолизированной цитоплазмой и везикулярным ядром; эти клетки связаны между собой цитоплазматическими отростками, образующими сеть, в ячейках которой располагаются лимфоциты; иногда опухолевые клетки имеют очень светлую и даже оптически пустую цитоплазму, это так называемая водянисто-клеточная тимома, которую следует дифференцировать от метастатического поражения.
Высокодифференцированная тимическая карцинома (син.: атипичная тимома, тимома типа ВЗ) построена из пластов или пучков темных или светлых клеток с повышенной пролиферативной активностью и участками ядерного, реже клеточного полиморфизма, выраженного, в основном, по периферии новообразования. Инвазивный рост выражен в большей степени, чем при кортикальной тимоме, но не выходит за пределы капсулы вилочковой железы. Вопрос о возможности метастазирования таких опухолей обсуждается. Прогноз зависит от степени выраженности инвазии. Пятилетняя выживаемость больных колеблется в пределах 80-90 %.
Рак тимуса (злокачественная тимома 2-го типа) составляет до 5 % всех наблюдений тимом.
Раковый узел тимуса может достигать больших размеров и характеризуется выраженным инвазивным ростом. Как и при других опухолях, важнейшим прогностическим критерием является стадия инвазии опухоли. Выделяют шесть гистологических форм рака тимуса: плоскоклеточный (эпидермоидный), лимфоэпителиальный, веретеноклеточный, недифференцированный (анапластический), аденосквамозный (мукоэпидермоидный), светлоклеточный.
Плоскоклеточный рак тимуса - самая частая форма рака тимуса. По строению он сходен с аналогами других локализаций и иногда обладает базально-клеточной дифференцировкой (базалоидный рак). Его нужно дифференцировать от метастастатических поражений. Лимфоэпителиальный рак (син. лимфоэпителиома) - довольно частая опухоль тимуса. Она представлена комплексами плоскоклеточного (обычно неороговевающего) или низкодифференцированного рака с выраженной в разной степени лимфоцитарной инфильтрацией стромы. Лимфоциты в данном случае не являются носителями опухолевых свойств. При большом количестве лимфоидных клеток (особенно незрелых форм) и небольшом объеме эпителиального компонента опухоль следует дифференцировать от лимфомы. Веретеноклеточный рак встречается редко. Он, как правило, включает в себя и плоскоклеточный компонент. В случае отсутствия последнего опухоль необходимо дифференцировать от саркомы. Анапластический рак встречается очень редко. Он характерируется солидными структурами, построенными из весьма полиморфных клеток. Его следует дифференцировать от метастатических поражений. Мукоэпидермоидный рак состоит из двух компонентов: плоскоклеточного и железистого слизеобразующего. В этом случае необходимо исключить метастатическую природу новообразования или прорастание в тимус аденокарциномы из соседних органов (легкое, трахея).
Классификация
. Из существующих классификаций для практических целей оптимально распределение всех злокачественных опухолей тимуса на 4 стадии, предложенное Masaoka:
I - опухоль в пределах тимуса, со всех сторон окружена хорошо выраженной капсулой;
II - микро- или макроскопически определяемое прорастание опухоли в капсулу тимуса, жировую клетчатку средостения или медиастинальную плевру;
III - прорастание в окружающие органы или другие анатомические образования (легкое, перикард, крупные сосуды);
IVa - диссеминация по перикарду или плевре и IVб - отдаленные метастазы.
Диагностика Рака вилочковой железы (рака тимуса)
Верификация рака вилочковой железы основана на использовании высокоинформативных методов диагностики, среди которых основное место принадлежит компьютерной и магнитно-резонансной томографии. Для уточнения гистологической структуры новообразования возможно выполнение медиастиноскопии с применением эндовидеотехники. Выявление метастазов рака тимуса в другие органы возможно с помощью сцинтиграфии с применением тропных к опухоли радиофармпрепаратов.
Лечение Рака вилочковой железы (рака тимуса)
Лечение рака вилочковой железы, как и других опухолей органа, хирургическое. В качестве дополнения к операции при распространенных формах заболевания используется химио- и лучевая терапия.
При опухолях, окруженных капсулой (I стадия), оптимальны продольная стернотомия и полное удаление тимуса. Важно сохранить целость капсулы, поэтому желательно удалять тимус с окружающей клетчаткой и фасциями, покрывающими окружающие анатомические образования (медиастинальная плевра, сосуды и др.). Этот прием сокращает вероятность оставления небольших эктопированных участков тимуса. При таком распространении опухоли ее рецидив является казуистикой, и в связи с этим дополнительное лучевое лечение признано нецелесообразным. Пятилетняя выживаемость - 90-95%.
Послеоперационная лучевая терапия показана у больных с инвазивным характером роста тимомы, особенно при поражении крупных сосудов, перикарда. Местные рецидивы отмечены в различные сроки после операции у 25-30% больных. Лучевая терапия в суммарной очаговой дозе 50 Гр в режиме обычного фракционирования дозы на «ложе» опухоли и надключичные области снижает риск местного рецидивирования в 5-6 раз.
Лучевая терапия как самостоятельный вариант лечения показана у больных с местно распространенной тимомой и поражением дуги аорты или миокарда, когда ее удаление невозможно. Пятилетняя выживаемость при этом составляет всего 45-50%.
Химиотерапия при генерализованных формах тимом основана на схемах, включающих препараты платины. Наиболее распространена следующая схема полихимиотерапии: цисплатин - по 50 мг/м2 внутривенно в 1 -й день, доксорубицин - по 40 мг/м2 внутривенно в 1-й день, винкристин - по 0,6 мг/м2 внутривенно в 3-й день и циклофосфан - по 700 мг/ м2 внутривенно на 4-й день цикла. Курсы лечения повторяют каждые 3 нед. Всего проводят 6 курсов.
При обоснованных сомнениях в возможности радикального удаления опухоли в связи с возможным прорастанием в крупные сосуды средостения или сердце целесообразно использование индукционной химиотерапии для уменьшения размеров опухоли и создания оптимальных условий для хирургического воздействия.
Прогноз при раке вилочковой железы хуже по сравнению с тимомой. Трёх- и пятилетняя выживаемость после химио- и лучевой терапии составляет 40 и 33% соответственно.
К каким докторам следует обращаться если у Вас Рак вилочковой железы (рак тимуса)
Онколог
Эндокринолог
Акции и специальные предложения
Медицинские новости
В России, за последний месяц отмечается вспышка заболеваемости корью. Отмечается более чем трехкратный рост, относительно периода годичной давности. Совсем недавно очагом инфекции оказался московский хостел...
Медицинские статьи
Почти 5% всех злокачественных опухолей составляют саркомы. Они отличаются высокой агрессивностью, быстрым распространением гематогенным путем и склонностью к рецидивам после лечения. Некоторые саркомы развиваются годами, ничем себя не проявляя...
Вирусы не только витают в воздухе, но и могут попадать на поручни, сидения и другие поверхности, при этом сохраняя свою активность. Поэтому в поездках или общественных местах желательно не только исключить общение с окружающими людьми, но и избегать...
Вернуть хорошее зрение и навсегда распрощаться с очками и контактными линзами - мечта многих людей. Сейчас её можно сделать реальностью быстро и безопасно. Новые возможности лазерной коррекции зрения открывает полностью бесконтактная методика Фемто-ЛАСИК.
Косметические препараты, предназначенные ухаживать за нашей кожей и волосами, на самом деле могут оказаться не столь безопасными, как мы думаем
Новообразования, исходящие из эпителиальных компонентов вилочковой железы, именуют тимомой. Это гетерогенная группа органоспецифических опухолей, которые могут быть как доброкачественными, так и злокачественными.
На долю тимом приходится примерно пятая часть всех новообразований переднего средостения. Обычно эти опухоли доброкачественны , но до трети их имеют признаки злокачественности. Особенностью доброкачественных тимом может считаться их способность рецидивировать, расти инвазивно с внедрением в рядом расположенные органы, а также метастазировать. Эти признаки отличают злокачественные опухоли, но очень редко могут быть свойственны и доброкачественным процессам.
Заболевают тимомами обычно люди зрелого и пожилого возраста, пик заболеваемости приходится на 4-6 десятилетие жизни. Больше подвержены патологии лица с миастенией. Среди пациентов приблизительно одинаковое число мужчин и женщин, детей – не более 8%. Злокачественные разновидности опухоли чаще поражают мужчин 20-50 лет.
 Тимус – это железа, расположенная в области переднего средостения, состоящая из двух долей и вырабатывающая гормоны внутренней секреции (тимулин, тимопоэтин). Кроме этого, железа играет иммунную роль, так как в ней образуются и созревают Т-лимфоциты.
Тимус – это железа, расположенная в области переднего средостения, состоящая из двух долей и вырабатывающая гормоны внутренней секреции (тимулин, тимопоэтин). Кроме этого, железа играет иммунную роль, так как в ней образуются и созревают Т-лимфоциты.
У детей тимус играет важную координирующую роль между эндокринной и иммунной системами, а ко взрослому возрасту значение тимуса для организма ослабевает, он атрофируется и замещается жировой тканью. У пожилых людей тимус представлен жировой тканью и единичными островками железы.
Тимома средостения представляет большую опасность ввиду врастания и компрессии соседних органов, поэтому своевременное удаление опухоли – первостепенная задача в лечении.
Причины и стадии опухоли
Тимома располагается в переднем средостении, за грудиной, внешне напоминает плотный бугристый узел, в котором могут обнаруживаться кисты, кровоизлияния, очаги некроза. Злокачественная тимома очень быстро увеличивается в размерах и может занять все переднее медиастинальное пространство. При выходе за пределы капсулы вилочковой железы она внедряется в соседние структуры, разрушая и сдавливая их, начинает метастазировать в лимфоузлы грудной клетки и отдаленные органы.
Доброкачественная опухоль тимуса растет медленно, не доставляет никаких неудобств до достижения таких размеров, когда становится возможным сдавление органов грудной клетки. Доброкачественная тимома может озлокачествиться, и тогда ее рост заметно ускорится с быстрым нарастанием симптоматики.
Причины тимомы вилочковой железы точно неизвестны, но предполагается роль инфекций, повреждений переднего средостения, нарушений иммунитета, облучения. В большом числе случаев тимомы сочетаются с аутоиммунными заболеваниями, эндокринной патологией (токсический зоб, поражение надпочечников) и нарушениями иммунной системы, особенно часто – с миастенией.
Источником роста тимомы могут стать эпителиальные элементы органа, а также лимфоидная ткань. В зависимости от гистологических особенностей и степени дифференцировки выделяют типы опухолей вилочковой железы:
- Доброкачественная;
- Злокачественная тимома 1-го типа;
- Карцинома 2-го типа.
Внутри каждой из них выделяют несколько вариантов в зависимости от клеточного состава (кортикальная, медуллярная, лимфоэпителиальная, плоскоклеточная и др.).

Доброкачественная тимома обычно не превышает в размерах 5 см, окружена капсулой, растет медленно и бессимптомно, отличается благоприятным прогнозом – более 90% пациентов живут 15 и более лет.
Злокачественная тимома может иметь разный характер течения. В одном случае (1 тип) она относительно благоприятна, не больше 4-5 см, растет в пределах тимуса, но клетки ее несут признаки атипии, могут вырабатывать избыток гормонов, провоцировать миастению.
Карцинома тимуса 2-го типа протекает неблагоприятно. Она интенсивно растет, повреждая органы средостения, рано метастазирует в серозные оболочки грудной клетки, лимфоузлы и внутренние органы. Прогноз при этой форме опухоли наиболее неблагоприятен.
Тимома переднего средостения протекает в несколько стадий:
- На первой стадии опухоль ограничена тканью железы и не выходит за пределы капсулы.
- Внедрение опухоли в клетчатку средостения.
- Прорастание в плевру, сердечную сорочку, легкие, магистральные сосуды и нервы.
- Метастазирование вне зависимости от размеров и поведение первичного опухолевого узла.
Первые две стадии относительно благоприятны, лечение их эффективно, на третьей стадии прогноз сомнителен, опухоль может быть неудалимой, а четвертая стадия – самая опасная, когда лечение ограничивается паллиативными мерами.
Проявления опухолей тимуса
Клинические признаки тимомы очень вариабельны, их можно «уложить» в три основные группы:
- Симптоматика компрессии окружающих медиастинальных структур.
- Специфические признаки тимом.
- Явления опухолевой интоксикации.
Небольшие тимомы вилочковой железы протекают скрыто, больной не подозревает об их наличии, а выявляются они случайно, при очередном профосмотре или рентгенологическом обследовании грудной клетки по поводу другой патологии. Этот период заболевания называют бессимптомным, он может длиться неопределенно долго в зависимости от строения неоплазии. Злокачественные тимомы активно увеличиваются, и бессимптомная стадия быстро переходит в период выраженных клинических проявлений.

По мере увеличения объема новообразования, появляются симптомы повреждения других органов. Возникает одышка, чувство инородного тела и боли в нижней части шеи и груди. У детей трахея узкая, поэтому ее сдавление провоцирует выраженные дыхательные расстройства. Сужение просвета пищевода опухолью вызывает нарушение глотания.
Характерным признаком крупной тимомы является синдром верхней половой вены , связанный с компрессией этого сосуда, вследствие чего затрудняется отток венозной крови от тканей головы и верхней части туловища. Он проявляется отечностью, одутловатостью тканей лица, увеличением и полнокровием шейных вен, цианозом кожи, болями в груди, одышкой, возникает шум и ощущение тяжести в голове.
Сдавление нервных стволов приводит к боли на стороне опухолевого роста, которая может отдавать в руку, шею, лопатку, имитируя клинику стенокардии при левосторонней локализации. Прорастание симпатического сплетения провоцирует расстройство терморегуляции и потоотделения, синдром Горнера – птоз (опущение века), сужение зрачка, западение глаза со стороны роста опухоли.
При вовлечении возвратного гортанного нерва нарушается голос, он становится осиплым и может совсем пропасть. Поражение спинномозговых корешков чревато расстройством чувствительности и двигательной активности ниже места сдавления.
Характерным признаком именно опухолей вилочковой железы считается миастения , то есть слабость мышц туловища, диафрагмы, дыхательной мускулатуры. Это связано с продукцией в тимусе антител, блокирующих рецепторы к ацетилхолину на нервных окончаниях. Процесс носит аутоиммунный характер, поэтому особенно подвержены миастении больные тимомой, у которых уже диагностирована системная красная волчанка, склеродермия и другая аутоиммунная патология.
Миастения проявляется слабостью мышц. Сначала больные ощущают утомляемость скелетной мускулатуры при ходьбе, затем ослабевают мимические мышцы, появляется поперхивание, а самым тяжелым проявлением этого синдрома считается невозможность дыхательных движений при миастеническом кризе, что требует незамедлительной искусственной вентиляции легких и реанимационных мероприятий, иначе больной погибнет.
На фоне местных признаков опухолевого роста при злокачественных тимомах нарастают явления общей интоксикации, больной теряет вес, присоединяется лихорадка, потливость, пропадает аппетит. Возможны боли в суставах, их припухлость, отеки мягких тканей, аритмии.
Симптомы интоксикации прогрессируют с началом метастазирования. Клетки карциномы распространяются по плевре, перикарду, диафрагме, обнаруживаются в лимфоузлах грудной клетки. При появлении болезненности в костях есть основания подозревать появление костных метастазов.
Диагностика тимомы
При подозрении на опухоль тимуса больному необходима консультация онколога, эндокринолога, хирурга. Его подробно опрашивают о симптомах, выслушивают сердце, границы которого могут быть расширены, в легких выявляются свистящие хрипы.
Общий и биохимический анализы крови не показывают специфических изменений, но возможен лейкоцитоз и ускорение СОЭ либо признаки иммунодефицита.

тимома на рентгеновском снимке
Диагноз новообразования вилочковой железы подтверждается рядом исследований, главное место среди которых принадлежит рентгенологическим. Определить расположение, размер тимомы, ее соотношение с окружающими структурами помогает КТ, рентгеноскопия, обзорный снимок грудной клетки.
КТ- один из наиболее информативных методов обследования, после которого возможна постановка правильного диагноза и проведение пункции медиастинального образования. При поражении лимфатических узлов показана биопсия, при мышечной слабости проводят электромиографию.
Лечение опухолей тимуса
Основным способом лечения тимом является хирургическая операция . Она направлена на иссечение самой неоплазии и устранение компрессии структур средостения. Важно, чтобы операция была проведена как можно раньше, поскольку промедление увеличивает вероятность врастания новообразования в окружающие ткани, что делает более сложным процесс иссечения опухоли и неблагоприятно сказывается на функции окружающих органов, сосудов и нервных сплетений.
Хирургическому удалению подлежит неоплазия, вся вилочковая железа с капсулой и клетчатка средостения. Операция должна быть максимально радикальной, чтобы по возможности исключить рецидивирование заболевания.
 Доступ к опухоли осуществляют, рассекая грудину продольно,
что позволяет наиболее полно осмотреть переднее средостение и характер поражения его тканей. Если при гистологическом анализе установлен доброкачественный характер тимомы, то операция ограничивается иссечением опухоли с вилочковой железой, клетчатки и лимфатического аппарата.
Доступ к опухоли осуществляют, рассекая грудину продольно,
что позволяет наиболее полно осмотреть переднее средостение и характер поражения его тканей. Если при гистологическом анализе установлен доброкачественный характер тимомы, то операция ограничивается иссечением опухоли с вилочковой железой, клетчатки и лимфатического аппарата.
При злокачественных тимомах операция бывает довольно обширной. При прорастании в соседние органы может потребоваться резекция участка легкого, сердечной сумки, диафрагмы, крупных сосудистых и нервных стволов. После операции пациент направляется в онкологический стационар, если первичное лечение опухоли осуществлялось в обычном хирургическом отделении.
Консервативное лечение тимом включает и . Облучение показано на II-III стадиях опухоли после операции, а также при четвертой стадии в качестве основного способа воздействия. Запущенные формы заболевания не могут быть подвергнуты удалению ввиду высокого риска для окружающих органов, а также невозможности радикального иссечения, поэтому облучение – единственная возможность хотя бы частично уменьшить опухоль и ее давление на нервы, сосуды, сердце.

лучевая терапия
Пожилым пациентам с сопутствующей тяжелой патологией проводить операцию довольно рискованно, поэтому им обычно назначается лучевое лечение. Если состояние стабилизируется и технически станет возможным удалить тимому, то хирурги это сделают. В противном случае опухоль признается нерезектабельной, и в операции пациенту приходится отказывать.
Химиотерапия как самостоятельный метод не нашла широкого применения при тимомах ввиду низкой чувствительности опухоли к лекарственным препаратам. Она может быть проведена в предоперационном периоде (неоадъювантная химиотерапия) для уменьшения объема новообразования и облегчения его удаления. Эффективность цитостатиков повышается при их совместном применении с облучением.
Инвазивные тимомы в настоящее время лечат в три этапа. Сначала назначаются цитостатики, затем опухоль удаляется, а в послеоперационном периоде для уничтожения оставшихся раковых клеток и профилактики рецидива показано облучение.
Поскольку операция по удалению тимомы сложна технически, предполагает риск травмирования соседних структур, то осложнения весьма вероятны, а послеоперационный период протекает не всегда гладко. Среди последствий удаления тимуса наиболее частым считают миастенический криз. Нарушение сократимости мышц тела, дыхательной мускулатуры может представлять угрозу для жизни и требует медикаментозного лечения, искусственной вентиляции легких, интенсивной терапии, дезинтоксикационных мероприятий, направленных на удаление избытка антител.
 Медикаментозная коррекция нарушений проведения импульсов по нервам состоит в применении антихолинэстеразных препаратов – прозерин, галантамин.
Медикаментозная коррекция нарушений проведения импульсов по нервам состоит в применении антихолинэстеразных препаратов – прозерин, галантамин.
При небольших тимомах, не выходящих за пределы капсулы железы, возможны малоинвазивные эндоскопические операции, которые сочетаются с химиотерапией. Положительный эффект оказывает фотодинамическая терапия, но этот метод лечения пока находится в стадии разработки.
Прогноз при тимомах зависит от стадии, на которой опухоль была диагностирована, ее разновидности, общего состояния больного, возможности применить все доступные методы лечения. Доброкачественные новообразования вилочковой железы дают обычно стойкое излечение, симптомы миастении могут исчезнуть полностью или значительно уменьшиться.
При злокачественных опухолях тимуса начальных стадий своевременное удаление дает 5-летнюю выживаемость на уровне 90%, к третьей стадии этот показатель снижается до 60-70% , при нерезектабельных тимомах девять из десяти пациентов умирают в течение первых пяти лет.
Видео: тимома средостения, современные хирургические технологии
Автор выборочно отвечает на адекватные вопросы читателей в рамках своей компетенции и только в пределах ресурса ОнкоЛиб.ру. Очные консультации и помощь в организации лечения в данный момент не оказываются.
